Las venas varicosas son cambios patológicos e irreversibles en las paredes de las venas periféricas con insuficiencia valvular y alteración del flujo sanguíneo. Las venas de diferente localización sufren una transformación varicosa, pero la mayoría de las veces se ven afectados los vasos de la red venosa superficial de las piernas, por lo que las venas varicosas suelen significar una enfermedad de las venas de las extremidades inferiores.
¿Cómo aparecen las varices?
Con las venas varicosas, solo los vasos venosos superficiales periféricos experimentan una transformación patológica, esto se debe a las características estructurales de las paredes y la fisiología del flujo de sangre de las extremidades. Son estos momentos patogénicos los decisivos. Todos los demás factores predisponentes actúan sobre todo el sistema vascular, pero no conducen a un cambio característico en las venas centrales y arterias de ningún calibre.
Considere la patogenia de las venas varicosas:
- Inflamación aséptica.Comienza desde el endotelio de las venas y luego se extiende a todo el grosor del vaso. El mecanismo desencadenante en la mayoría de los casos es una ralentización del flujo sanguíneo, hay un agrupamiento parietal de elementos sanguíneos celulares con leucocitos rodantes - un agrupamiento y "rodamiento" de leucocitos en la superficie del endotelio. Con el tiempo, existe una tendencia a su adhesión, lo que provoca la liberación de mediadores inflamatorios. En esta etapa, todavía no hay cambios externos.
- Remodelación de las paredes de las venas y válvulas superficiales.Conduce a un cambio de densidad y elasticidad. Esto se ve facilitado por la inflamación aséptica, defectos determinados genéticamente en las proteínas del tejido conectivo, microdaños mecánicos del endotelio y algunos otros factores. En los vasos afectados, las posibilidades de compensación reversible de las fluctuaciones en la presión venosa se reducen significativamente, se vuelven rígidas.
- Agrandamiento persistente y propenso a la progresión de las venas afectadas.Estos cambios son inicialmente bastante locales, en el proceso patológico posterior se propaga no solo a lo largo de un vaso, sino que también captura otros componentes de la red venosa periférica.
- Elongación compensatoria de la vena afectada con la formación de curvas patológicas pronunciadas.Se forman nodos sobresalientes característicos, que le dieron a la enfermedad su nombre: "varice" se traduce del latín como "hinchazón".
- El desarrollo de insuficiencia valvular.Fallo de la válvula funcional en la luz de las venas superficiales afectadas con flujo sanguíneo inverso (reflujo vertical). Inicialmente, tiene un carácter relativo y se manifiesta solo por un aumento tangible de la presión venosa periférica. Posteriormente, la falla se vuelve absoluta: las paredes de la válvula no se cierran completamente bajo ninguna condición. La estasis venosa (estasis sanguínea) aparece con la formación de insuficiencia venosa.
- Implicación de las venas perforantes en el proceso.También se les llama comunicativos o comisurales. Su expansión patológica también se acompaña de insuficiencia valvular, que contribuye al flujo sanguíneo patológico de la red venosa profunda a la superficial (reflujo horizontal). Aumento de la insuficiencia venosa.
Todos estos cambios son irreversibles y persisten incluso con la eliminación completa de los factores provocadores y predisponentes, por lo tanto, es imposible curar las venas varicosas ya desarrolladas con métodos conservadores, es posible compensar parcialmente las violaciones solo por un tiempo.
Causas de las varices
Las varices son una enfermedad polietiológica, el desarrollo se ve facilitado por factores externos e internos (endógenos). Las principales razones para el desarrollo de venas varicosas:
- Factor hereditario.
- Baja movilidad, posición sentada prolongada.
- En mujeres: cambios en el estado hormonal durante el embarazo, toma de anticonceptivos orales, terapia hormonal sustitutiva.
- Condiciones acompañadas de compresión parcial de las venas de la pelvis pequeña: embarazo (especialmente múltiple o que ocurre con polihidramnios), formaciones volumétricas de la cavidad abdominal, algunas enfermedades intestinales. El estreñimiento y la enfermedad pulmonar crónica con tos, que conduce a un aumento de la presión intraabdominal, provocan una violación del flujo venoso a nivel de la pelvis pequeña.
- Aumento de peso.
Todas las personas están predispuestas al desarrollo de varices. Esto se debe a la posición vertical del cuerpo, por lo que, bajo la influencia de la gravedad, la sangre tiende a las partes distales de los miembros inferiores, y las venas están sometidas a un mayor estrés y se deforman con mayor facilidad.
Síntomas y manifestaciones de las varices.
Los síntomas de las venas varicosas en el muslo y la parte inferior de la pierna incluyen:
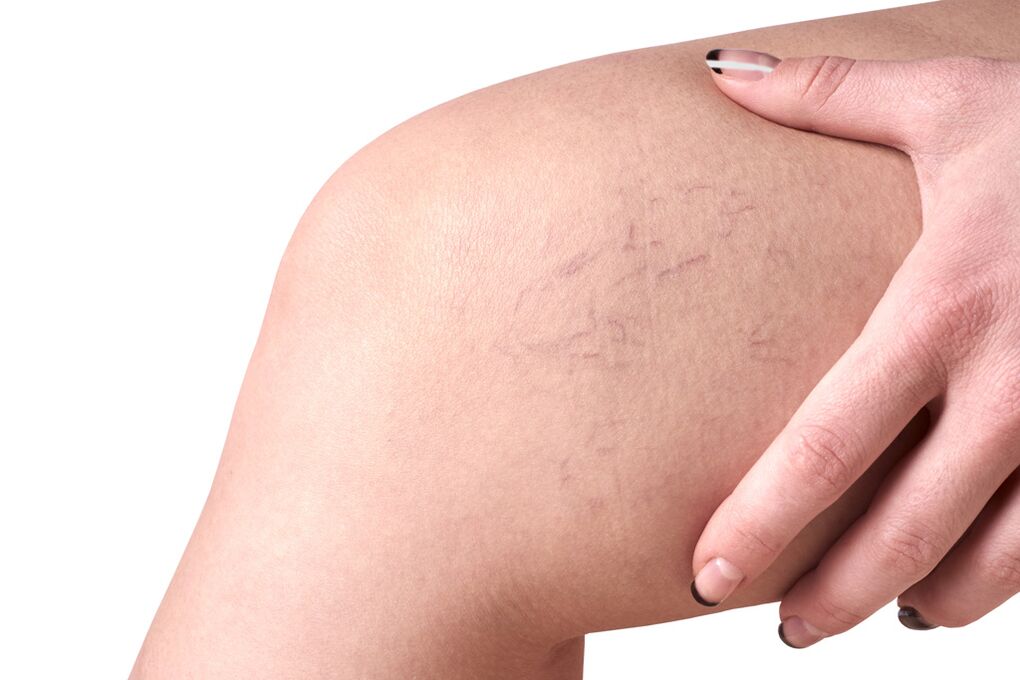
- Cambios visibles en las venas afectadas. Los vasos varicosos están torcidos, de forma excesiva, oscuros, translúcidos a través de la piel y abultados. Ripple no es exclusivo de ellos. A medida que avanza la enfermedad, aparecen formaciones nudosas que sobresalen en las piernas, que a menudo forman conglomerados completos y no desaparecen por completo en la posición supina. En pacientes con aumento de peso corporal, los cambios en las venas a menudo permanecen prácticamente invisibles durante mucho tiempo, enmascarados por un exceso de grasa subcutánea.
- Hinchazón de pies y piernas después de estar mucho tiempo de pie y sentado por la noche en condiciones de alta temperatura ambiente. Dicho edema venoso no se acompaña de cianosis de las extremidades distales, que se puede observar en la insuficiencia cardíaca. Disminuyen e incluso desaparecen después del descanso (incluido el sueño nocturno), manteniendo las piernas en una posición elevada, luego de realizar ejercicios específicos para activar el "bombeo muscular" de la parte inferior de la pierna. La hinchazón es uno de los primeros signos de insuficiencia venosa crónica con varices.
- Sensación de pesadez y plenitud en las piernas, incluso en ausencia de edema evidente. Estos trastornos aparecen en condiciones favorables al depósito patológico de sangre en las partes distales de los miembros inferiores. La incomodidad se nota con mayor frecuencia por la noche y después de una estancia prolongada en una posición erguida con poca actividad física.
- Signos de isquemia muscular en la extremidad afectada por varices: aumento de la fatiga muscular, a veces calambres.
- Sensaciones desagradables en las piernas, generalmente agravadas por un aumento de la hinchazón en el contexto de la reacción de los tejidos blandos y las ramas de los nervios periféricos de la parte inferior de la pierna a la compresión por una cantidad excesiva de líquido intercelular. Otra posible causa de tales parestesias son los trastornos tróficos metabólicos.
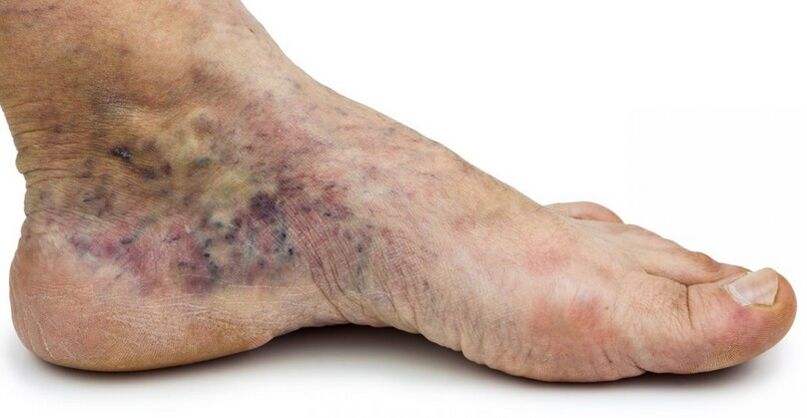
- Trastornos tróficos visibles de la piel y tejidos blandos subyacentes. Estos pueden ser dermatitis seca o eccematosa, hiperpigmentación, lipodermatoesclerosis (compactación, endurecimiento de la dermis y tejidos), úlceras.
Los síntomas de las venas varicosas de las extremidades inferiores aparecen bastante temprano, aunque no todos los pacientes les prestan atención de manera oportuna. El orden de adjuntar nuevas funciones puede ser diferente. En algunos pacientes, inicialmente se observa un defecto cosmético en forma de venas claramente alteradas, en otros la enfermedad debuta con la clínica de insuficiencia venosa.
Etapas
Las etapas de las varices se determinan según la clasificación CEAP:
- C0: no hay signos de patología;
- C1 - la presencia de venas varicosas reticulares o telangiectasias;
- C2 - venas varicosas;
- C2r - venas varicosas recurrentes;
- C3 - edema de las extremidades;
- C4a - cambios tróficos: hiperpigmentación o eccema venoso;
- C4b: cambios tróficos en forma de lipodermatoesclerosis o atrofia de la piel blanca;
- С4c - corona venosa del pie;
- C5 - úlcera trófica prolongada;
- C6 - úlcera trófica abierta.
- C6r - úlcera trófica abierta recurrente.
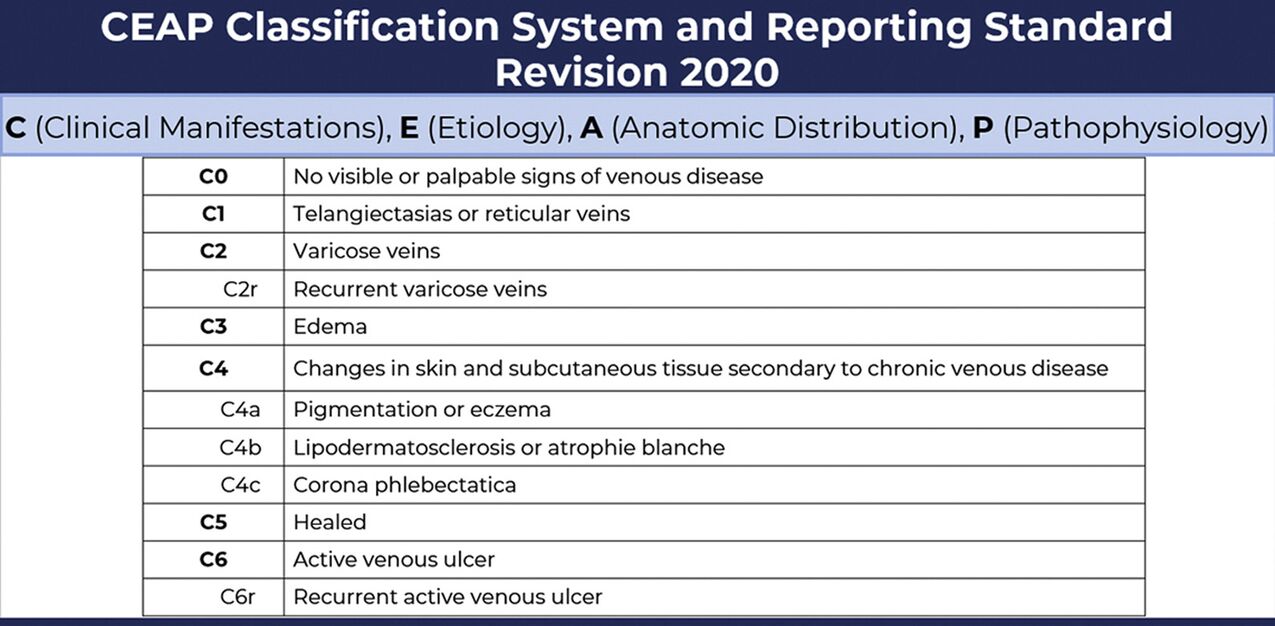
La clasificación CEAP fue creada en 1994 y ahora es aceptada internacionalmente. Utilizado por flebólogos durante el diagnóstico.
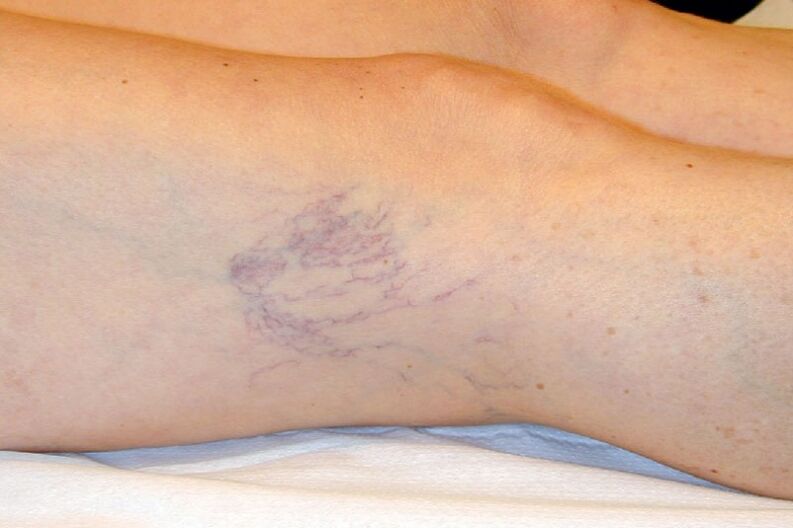
Por ejemplo, en la clase C1, solo se observa un defecto cosmético: venas reticulares dilatadas aproximadamente 1 mm. de diámetro, y en C4c es imposible no notar perturbaciones tróficas graves.
%20y%20venas%20reticulares.jpg)
Diagnósticos
Un examen básico para confirmar el diagnóstico de varices de las extremidades inferiores, para aclarar el grado y la naturaleza de las dolencias incluye:
- Exámen clinico. El flebólogo determina el curso y el estado de las venas superficiales visibles, los cambios en la piel y los tejidos blandos y la presencia de edema. Se realizan pruebas funcionales para evaluar el reflujo vertical y revelar el nivel aproximado de reflujo horizontal. Entrevistar a un paciente tiene como objetivo aclarar los factores predisponentes y provocadores, la duración y las características del desarrollo de la enfermedad.
- Procedimiento de ultrasonido. Con las venas varicosas, lo más informativo no es una ecografía convencional, sino una evaluación del flujo sanguíneo mediante ecografía (ecografía). El estudio muestra la velocidad del flujo sanguíneo, la presencia de reflujos veno-venosos patológicos y una permeabilidad vascular reducida. Esta información es necesaria para que el médico seleccione el régimen de tratamiento necesario.
- Hemostasiograma (análisis de sangre para una evaluación completa del sistema de coagulación).
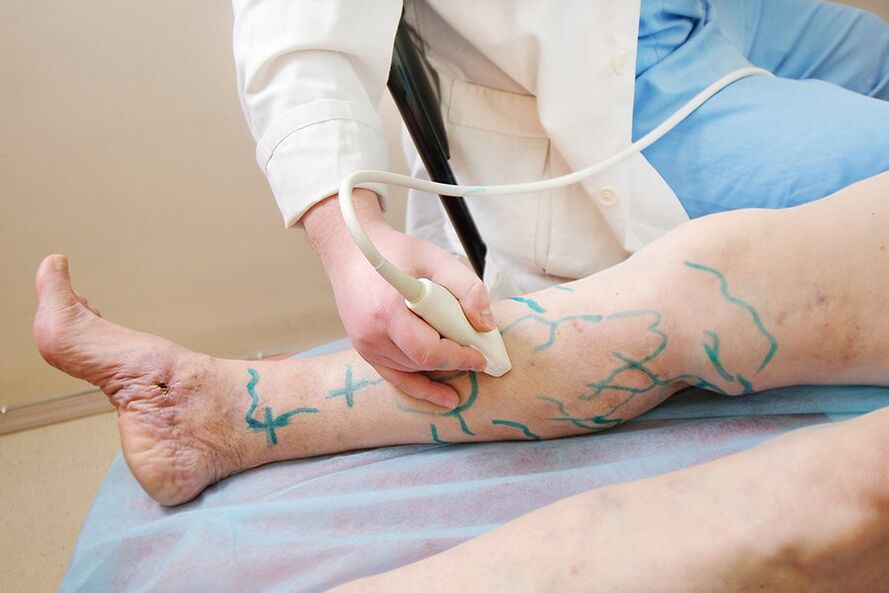
De acuerdo con las indicaciones, se realiza una tomografía computarizada multiespiral (MS CT); un estudio de alta tecnología en algunos casos se convierte en el método principal para determinar la imagen de la lesión del sistema venoso.
En la medicina moderna también se utilizan otras técnicas de diagnóstico: pletismografía, flujometría láser Doppler. No disponible para una amplia gama de pacientes, los resultados obtenidos generalmente no son críticos para determinar las tácticas de tratamiento. Un examen básico suele ser suficiente, que, si es necesario, se complementa con consultas de especialistas estrechos (endocrinólogo, hematólogo, cardiólogo y otros). Anteriormente, se distinguieron varias etapas de las venas varicosas de las piernas. Actualmente, al realizar un diagnóstico, los flebólogos utilizan la clasificación CEAP de enfermedades venosas crónicas, que incluye las características del caso en función de los signos clínicos, etiológicos, anatómicos y fisiopatológicos.
Peligro de varices
Mucha gente piensa que las venas varicosas de las extremidades inferiores son principalmente un problema cosmético. De hecho, a menudo es la apariencia externa de las piernas con vasos nudosos de color azul violeta o una red vascular el motivo principal de una visita al médico.
Las venas periféricas anormalmente dilatadas son una condición que no debe subestimarse. Puede empeorar significativamente el bienestar del paciente e incluso provocar complicaciones potencialmente mortales. Y esto se debe principalmente al desarrollo de insuficiencia venosa crónica debido a trastornos hemodinámicos persistentes y propensos a la progresión. También son posibles otras consecuencias desagradables.
Las consecuencias de correr las varices:
- Deterioro significativo de la calidad de vida del paciente. El síndrome de piernas pesadas, el edema, los calambres nocturnos, la mala cicatrización y las úlceras recurrentes provocan un malestar significativo e incluso una disminución del rendimiento con las venas varicosas.
- Cambios en los tejidos blandos con disminución del atractivo externo de las piernas, lo que es especialmente importante para las mujeres. Además, la hiperpigmentación, la lipodermatoesclerosis y los rastros de úlceras curadas generalmente persisten incluso después de la extirpación de las venas afectadas, especialmente si el tratamiento quirúrgico se llevó a cabo en el contexto de trastornos tróficos pronunciados ya desarrollados.
- Sangrado por venas varicosas rotas o venas en la parte inferior de las úlceras tróficas.
- Desarrollo de trombosis y tromboflebitis de venas superficiales. Está plagado no solo de trastornos hemodinámicos locales e inflamación, sino también de tromboembolismo distante con ataques cardíacos de varios órganos y afecciones agudas que amenazan la vida.
- La trombosis venosa profunda es una condición aún más peligrosa en términos de tromboembolismo.
Las complicaciones ya desarrolladas de las venas varicosas del muslo y la parte inferior de la pierna no solo afectan negativamente la condición del paciente y el pronóstico de la enfermedad. Reducen significativamente la probabilidad de obtener un resultado rápido y suficiente, incluso con el uso de métodos de tratamiento radical.
¿La enfermedad siempre es peligrosa?
Las varices de los miembros inferiores con insuficiencia valvular de las venas safenas no son la única variante posible de esta patología. También existe la variante denominada "cosmética" de las venas varicosas. Según la clasificación de enfermedades venosas crónicas CEAP es C1, características de la forma:
- Lesión de pequeños vasos intradérmicos de hasta 3 mm de diámetro. Pueden ser subepidérmicos o reticulares.
- La aparición de venas varicosas, venas varicosas reticulares en forma de una pequeña red ubicada superficialmente.
- Ausencia de reflujo veno-venoso patológico vertical u horizontal. Los pequeños vasos afectados no tienen válvulas y se comunican solo con los pequeños afluentes de las venas safenas utilizando la pierna de alimentación. Proporcionan la recolección de sangre de sectores individuales de la dermis y su desviación hacia vasos profundos más grandes. La violación del flujo sanguíneo a este nivel no contribuye al desarrollo de insuficiencia venosa crónica.
Este curso de la enfermedad no conduce al desarrollo de complicaciones clínicamente significativas. De hecho, el malestar del paciente se debe a un defecto cosmético. Pero esto no significa que una persona con presencia de venas varicosas esté excluida de la derrota de las venas de mayor calibre. En tal situación, no se diagnostica C1, sino C2 y las clases posteriores según la clasificación CEAP.
Tratamiento de varices
El tratamiento de las venas varicosas no debe comenzar con el desarrollo de complicaciones, sino también en la etapa de cambios primarios y signos de insuficiencia venosa mínimamente expresados. Se puede esperar un inicio rápido del efecto esperado, una regresión completa de los síntomas y una baja probabilidad de recaída. El tratamiento de las venas varicosas avanzadas no será tan eficaz. A veces, su tarea será solo reducir la tasa de progresión de la enfermedad, crear las condiciones para la curación de las úlceras tróficas y reducir la gravedad de la insuficiencia venosa crónica.
En general, todos los métodos de tratamiento de las varices de las extremidades inferiores se pueden dividir en no quirúrgicos (conservadores) y quirúrgicos (radicales). Tradicionalmente, la mayoría de los pacientes prefieren métodos económicos, posponiendo la decisión sobre la cirugía hasta que se desarrollan complicaciones que no pueden corregirse. Y muchos de ellos ni siquiera acuden al médico, recurriendo a la automedicación. La automedicación a menudo conduce a una complicación de la patología.
Tratamiento conservador
El tratamiento conservador de las varices incluye:
- Tratamiento farmacológico sistémico. Tiene como objetivo mejorar las propiedades reológicas de la sangre para la prevención de trombosis, lograr un efecto antiinflamatorio, aumentar la elasticidad de la pared vascular y estimular la regeneración tisular.
- Terapia farmacológica local (ungüentos, cremas, geles). Los agentes externos están diseñados para mejorar la microcirculación, reducir la hinchazón, aumentar el tono venoso y curar las úlceras tróficas.
- Los ejercicios de fisioterapia aumentan la eficiencia de la bomba muscular de la parte inferior de la pierna y, por lo tanto, mejoran el flujo sanguíneo de las piernas.
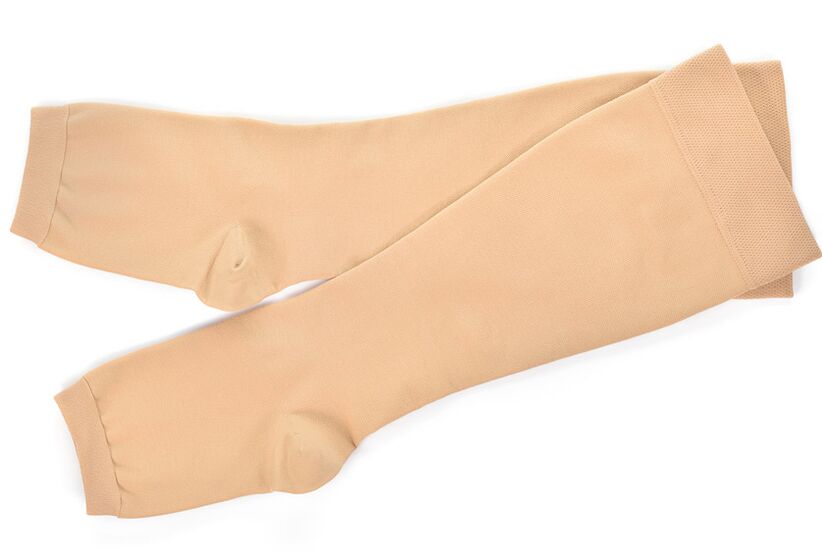
- Uso de medias de compresión. Las medias y medias de compresión ejercen una compresión medida de las venas localizadas superficialmente, lo que reduce la tendencia a depositar sangre y edema, mejora el bienestar y reduce la probabilidad de trombosis.
- Fisioterapia. Se utilizan principalmente en ausencia de úlceras tróficas abiertas y fuera de la fase aguda de la tromboflebitis. Neumocompresión de hardware aplicado, darsonvaluation, galvanización, terapia UHF, terapia UV, hidroterapia, ozonoterapia. Las tareas de la fisioterapia incluyen mejorar el flujo de salida venoso y linfático, mejorar la microcirculación, estimular la regeneración y reducir la gravedad de las molestias.
Los medicamentos no devolverán un flujo sanguíneo saludable a las venas ya modificadas, permanecerán retorcidas y dilatadas. E incluso un ligero aumento en el tono de la pared vascular bajo la acción de los flebotónicos no podrá corregir completamente la insuficiencia de la válvula.
No debe esperar resultados altos con un tratamiento conservador. Reducirá el dolor y la gravedad del edema, reducirá el riesgo de trombosis y mejorará la curación de los trastornos tróficos. Pero es imposible salvar al paciente de las venas varicosas y prevenir una mayor progresión de la enfermedad con un enfoque conservador.
Cirugía
Un método invasivo (quirúrgico) para tratar las venas varicosas tiene como objetivo cerrar el vaso afectado y sus principales afluentes del flujo sanguíneo general (eliminándolo o despejándolo) y eliminando el reflujo venoso horizontal. No agrava la isquemia tisular, mejora el trofismo al reducir significativamente (o incluso eliminar) la estasis venosa. Dicho tratamiento no solo elimina el defecto cosmético, sino que también ayuda a hacer frente a la insuficiencia venosa crónica.
Métodos quirúrgicos clásicos para el tratamiento de las varices de las extremidades inferiores:
- La crossectomía es una sección completa de una gran vena superficial ligada en el punto de su confluencia con la red de venas profundas.
- Flebectomía: extirpación de la vena superficial afectada por las venas varicosas (vena safena grande o pequeña). Se produce al pelar (tirar, tirar) del jarrón con herramientas a través de pequeñas incisiones. Actualmente, se combina con crossectomía y remoción de afluentes.
- Miniflebectomía: extracción de grandes perforantes y afluentes a través de pequeñas incisiones o perforaciones.
Durante mucho tiempo, el principal método de tratamiento quirúrgico fue la cirugía abierta, sus desventajas:
- Pérdida de sangre perceptible;
- Hemorragias en el área quirúrgica, que en ocasiones requieren una nueva cirugía para evacuar la sangre.
- Linfostasis por intersección de vasos linfáticos.
- Síndrome de dolor severo.
- Discapacidad a largo plazo.
Alternativa moderna a la cirugía
Las técnicas endovasculares se denominan intervenciones mínimamente invasivas; no requieren incisiones. No son tan traumáticos, en términos de efectividad no son inferiores a las operaciones clásicas. Las complicaciones y recaídas después de ellas son menos comunes que después de las operaciones.
Métodos mínimamente invasivos:
- Obliteración láser
- Escleroterapia / Crioescleroterapia
- Eliminación de radiofrecuencia.
Con métodos mínimamente invasivos, la vena varicosa no se elimina, como ocurre con las operaciones clásicas. Su pared está expuesta a energía láser o de radiofrecuencia desde dentro y durante la escleroterapia, un fármaco esclerosante. Esto provoca la "adhesión" del vaso y su consecuente fibrosis, sustitución por tejido conectivo. Este cierre de la luz del vaso se llama obliteración. Y con el RFO de las estrellas, en realidad se evaporan por la acción de ondas de radiofrecuencia.






























